1. なぜ「家での測定」が命を守るのか:家庭血圧の戦略的意義
高血圧は、自覚症状が乏しいまま血管を蝕み、ある日突然、脳卒中や心臓病を招くことから「サイレントキラー(静かなる殺人者)」と呼ばれます。この見えない脅威を可視化し、あなたの命を守るための最も強力な武器が「家庭血圧」です。

診察室では見えないリスクの可視化
医療機関で測る「診察室血圧」だけでは、本当の血管の状態を見誤ることがあります。
- 白衣高血圧: 医師の前で緊張し、診察室でのみ数値が上がってしまう状態。
- 仮面高血圧: 診察室では正常なのに、自宅や職場で高血圧になる状態。
特に注意が必要なのが「仮面高血圧」です。
これは決して「軽い高血圧」ではなく、脳心血管病の発症リスクは、診察室血圧と家庭血圧の両方とも高い「持続性高血圧」と同等であることが分かっています。家庭血圧は診察室血圧よりも発症予測精度に優れており、現在のガイドラインでは診断において家庭血圧が優先されます。
「朝活」と薬剤師による処方最適化
「朝の血圧上昇(モーニングサージと呼びます)」は、脳卒中や心不全の最大のリスク因子です。家庭で記録したデータは、私たち薬剤師や医師が「お薬を飲むタイミング(朝食後から就寝前への変更など)」を検討し、24時間の血圧を最適にコントロールするための極めて重要な戦略情報となります。
2. 知っておきたい最新基準:あなたの目標値は?
2025年8月発表の最新指針『高血圧管理・治療ガイドライン 2025(JSH 2025)』は、従来の「理論」から、より具体的な「行動」へと舵を切りました。
最大の変更点は、「スピード感をもった介入」と「目標値の統一」です。
全年齢での目標統一と治療の緊急性
最新基準では、75歳以上の高齢者も含め、全年齢で原則「130/80mmHg(診察室)」未満を目指す方針に統一されました。 また、治療のスピードも重視されています。
高リスク患者は「直ちに」投薬を開始し、低・中等リスクであっても生活習慣の修正で1ヶ月以内に目標に達しなければ、速やかに薬物療法を検討することが求められています。
※目標値は合併症の有無や患者さんの状況により変わってきますので、必ず主治医とよくご相談下さい
3. 薬剤師が教える「正しい測定」5つのステップ
不正確な測定データは、誤った治療判断に繋がります。正しい測定作法を身につけましょう。

1. 測定タイミング(朝・晩)
朝: 起床後1時間以内、排尿後、服薬前、朝食前の安静時に。
晩: 就寝直前の安静時に。
2. 正しい姿勢の徹底
椅子に深く座り、脚を組まずに1~2分安静にしてから測ります。
カフ(腕帯)を心臓の高さに合わせることは必須です。高さがズレると重力の影響で数値に大きな誤差が生じます。
3. 機器の選択:上腕式を強く推奨
手首式は、心臓との高さを合わせる必要がありますが、上手くいかないケースが多いです。測定値のズレが起きやすいため、「上腕式血圧計」をお勧めします。
4. 測定回数と記録
1度の機会につき2回測定し、その平均値(または2回分すべて)を記録します。5~7日間の平均値が治療判断の基準となります。
5. デジタル技術の活用
最近では単なる記録アプリだけでなく、医師が処方し保険適用される「高血圧治療補助アプリ(処方アプリ)」もJSH 2025に正式に盛り込まれました。デジタル技術を活用した最先端の治療も選択肢の一つです。
【家庭血圧測定チェックリスト】
- 部屋の温度は適切か(寒いと数値は上がります。室温18~20℃以上をお勧めします)
- 測定前に1~2分の安静をとったか(数回深呼吸をする)
- カフ(腕帯)は心臓と同じ高さにあるか(心臓より低いと上がります)
- 測定中に会話をしていないか(会話をすると上がります)
- 推奨される「上腕式」を使用しているか(手首式はズレやすいです)
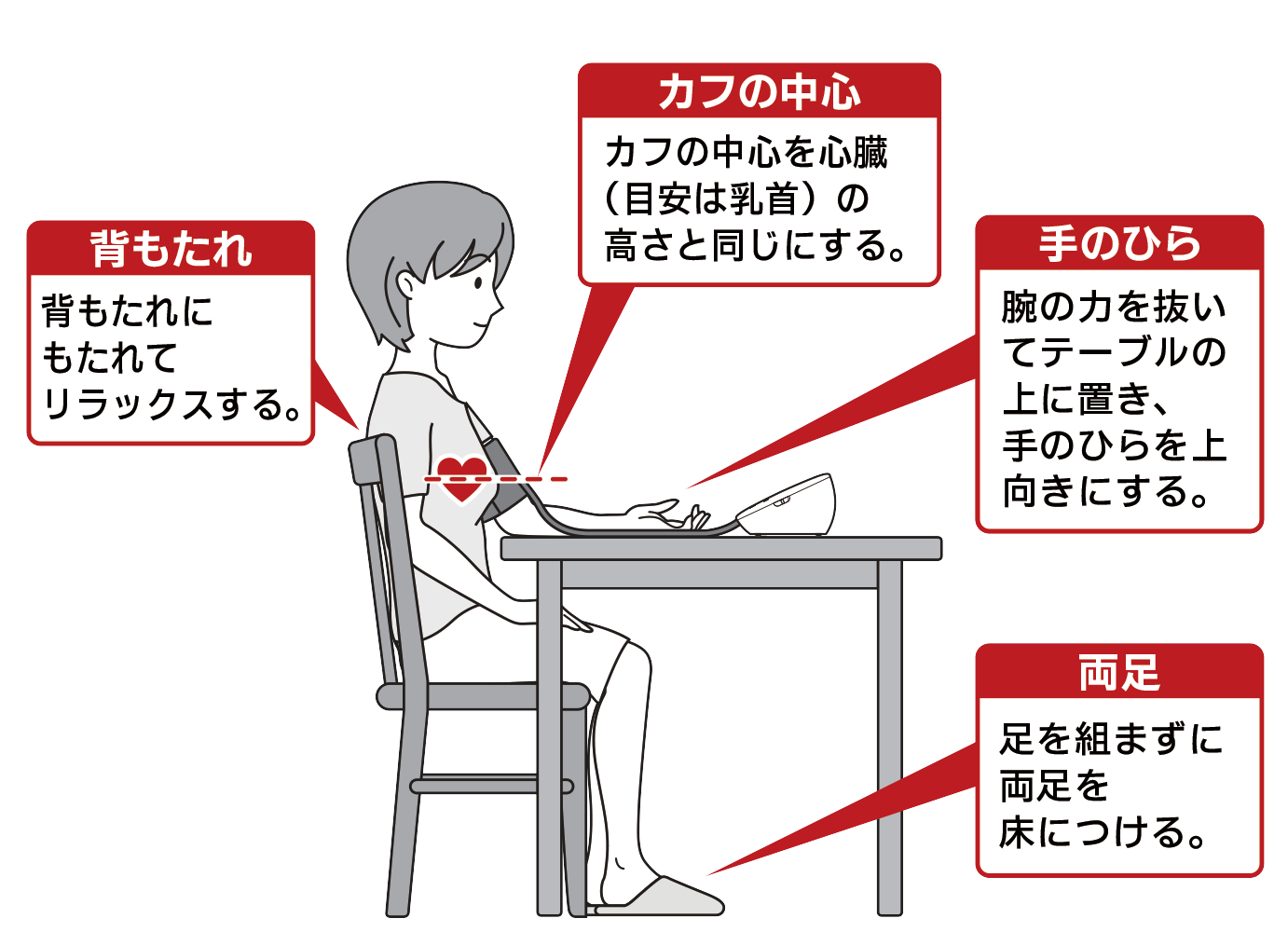
画像:オムロンヘルケア
4. 測定の信頼性を下げる「NG行動」と注意点
数値の変動要因を排除し、薬物療法の「質」を高めるための戦略的注意点です。
環境と嗜好品の影響
喫煙はタバコ1本でその後15分間血圧を上昇させると言われます。飲酒やカフェイン摂取も一時的な変動を招くため、測定前は避けてください。
「一喜一憂」しない精神
血圧は常に変動します。
会話をするだけでも上がります。1回の高い数値に動揺してストレスを感じると、さらに血圧が上がる悪循環に陥ります。1回目が高くても、2回目で下がってくれば問題ありません。また、週単位の平均や、上がっているか下がっているか、あるいは現状維持か、という大きな「傾向」を見ていくつもりでOKです。
下げすぎと副作用への目配り
急激な降圧や目標値を大きく下回る場合、ふらつきやめまいに加え、急性腎障害や電解質異常(高カリウム血症など)のリスクが生じることがあります。数値の急変や体調変化がある場合は必ず記録し、医師・薬剤師へ報告・共有してください。
5. 測定の先へ:生活習慣で血圧をコントロールする
血圧測定の真の目的は、「健康寿命を延ばす行動」に変えることです。
減塩の圧倒的なインパクト
日本人の高血圧の主因は塩分と言われています。目標は「1日6g未満」。
- 「1g=1mmHg」の法則
食塩を1日1g減らすだけで、上の血圧が約1mmHg下がるとされています。
- 工夫のヒント
麺類の汁を残すだけで2~3gの減塩になることがあります。出汁、酢、柑橘類(レモン等)の酸味を活かし、美味しさを損なわずに実践しましょう。
複合的なアプローチの相乗効果
血圧管理は、どれか一つを完璧にするよりも、複数の項目を少しずつ組み合わせる方が効果的です。
これを「シナジー(相乗)効果」と呼びます。
- 減塩: 1日6g未満。
- カリウム摂取: 野菜・果物を積極的に(※腎疾患がある方は要相談)。
- 適正体重: 適正体重を維持する。3~4kgの減量でも効果的。
- 運動: 毎日30分以上の軽度な有酸素運動。散歩でOK
- 節酒: エタノール換算で男性20~30g(ビール中瓶1本、日本酒1合程度)、女性10~20g。
- 禁煙: 血管への負担をゼロにする。

薬剤師とのパートナーシップ
自宅の血圧手帳(またはアプリのデータ)は、診察時だけでなく、ぜひ薬局でもお見せください。
私たちは数値から「薬の効果」「副作用の兆候」「生活習慣の改善点」を読み解き、あなたに最適な治療計画を医師と共に作り上げます。健康寿命を延ばすパートナーとして、私たちを「かかりつけ薬剤師」として賢く活用してください。
※ 本資料はJSH 2025ガイドラインに基づき作成されています。具体的な治療・薬の服用については、必ず主治医や薬剤師の指示に従ってください。
監修:凜調剤薬局
代表取締役 中山大輔